Doit-on encourager la cambrure et les torsions en cas de spondylolisthésis? C’est une question qui a été récemment posée sur un groupe d’échanges entre professeurs de yoga par une prof de yoga expérimentée. Elle débutait avec une élève souffrant d’un spondylolisthésis. Cette élève était très angoissée à l’idée de cambrer. En tant que kiné, je me suis également posée la question, face à des patients figés depuis des années en rétroversion protectrice. Voilà donc le fruit de mes réflexions et lectures actuelles sur le sujet.
Comme le sujet est technique, je vais peut être vous perdre avec mon vocabulaire médical. Je vous suggère alors d’écouter le podcast ci-dessus.
Qu’est-ce qu’un spondylolisthésis?
Spondylolisthésis vient du grec spondyl = vertèbre et olisthesis = glissement.
Il s’agit donc du glissement d’une vertèbre. Par convention on désigne le glissement de la vertèbre du dessus sur celle du dessous. Donc dans le schéma suivant, il s’agit d’un spondylolisthésis antérieur, parfois appelé antélisthésis de L5 sur S1. (1)
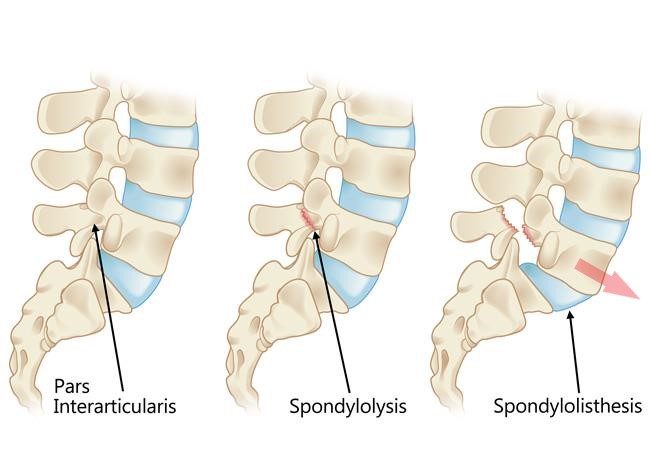
Dans l’extrême majorité des cas, le glissement est antérieur. Plus rarement, le glissement peut être postérieur (rétrolisthésis), latéral ou en rotation (dislocation rotatoire) dans certains cas rares de scoliose chez l’adulte.
Le glissement peut avoir lieu à tous les étages rachidiens, mais surtout en lombaire et en cervical, car il est favorisé par les lordoses (cambrures) et la mobilité de ces étages. Le rachis dorsal est donc épargné.
L’amplitude du glissement est chiffrée en grades, de l à IV selon la classification de Meyerding. Le déplacement extrême aboutit à la spondyloptose, c’est-à-dire à la perte de contact des deux plateaux vertébraux. (1)
L’évolution d’un spondylolisthésis est peu prévisible. Quelques facteurs d’aggravation sont néanmoins connus : grade avancé (supérieur au grade 3) à un âge jeune, hyperextensions répétées, pratique sportive à haut niveau.
Le spondylolisthésis étant favorisé par la cambrure, on pourrait être tenté de simplement éviter ce mouvement de lordose. Elémentaire, mon cher Watson. Mais, c’est un raisonnement trop simpliste, attendons d’en savoir plus.
Quelles sont les formes de spondylolisthésis?
Le spondylolisthésis par lyse isthmique
Qu’est-ce qu’une lyse isthmique?
Dans ce cas, le glissement vertébral est permis par la lyse (destruction) de l’isthme vertébral (ou pars interarticularis), c’est à dire la partie de la vertèbre supportant les massifs articulaires, sur l’arc postérieur. La vertèbre se trouve ainsi divisée en 2 parties, une partie antérieure glissant généralement en avant, quand l’arc postérieur reste fixé en arrière.
Les jeunes et les sportifs sont concernés
Cette affection est fréquente et touche 6% de la population générale. Les niveaux les plus souvent impactés sont L5-S1 avec 85% des cas rencontrés et un âge d’apparition jeune entre 15 et 25 ans, parfois dès 10 ans. Notons d’emblée qu’environ la moitié des lyses seulement s’accompagne de glissement vertébral, donc tous les glissements n’évoluent pas forcément. Les spondylolisthésis évoluant vers les hauts grades sont donc rares (2,5).
L’isthme vertébral se fracture donc par microtraumatismes répétés lors de l’enfance ou de l’adolescence. Ces microtraumatismes sont des mouvements répétés en cambrure intense, c’est à dire en hyperlordose, lors de sports en extension tels que la gymnastique, le football, le plongeon, les sports de combat, la danse classique, le patinage artistique, le volley, le tennis, l’haltérophilie, la natation, la capoeira… Imaginez que cette fracture de l’isthme est 5 fois plus présente chez les sportifs de haut niveau que dans la population générale (7)!
Cette fracture peut être assimilée à une fracture de fatigue. Elle survient donc sur des mouvements répétés et habituels pour le sujet. Cette lyse s’installe de façon insidieuse, progressive et est favorisée par la morphologie du bassin.
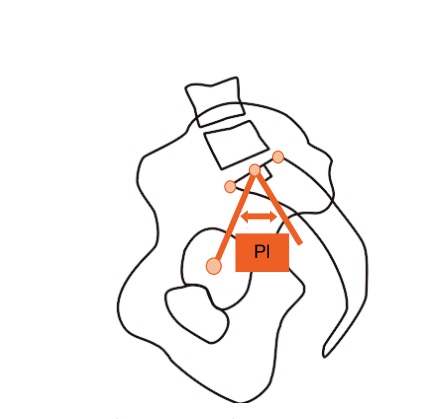
Le rôle de l’incidence pelvienne (PI)
Il y a en effet une prédisposition statique au spondylolisthésis, que l’on peut corréler à l’incidence pelvienne (PI) élevée. L’incidence pelvienne est une donnée morphologique propre à chacun, mesurable sur des radiologies et évoluant très peu. Elle augmente pendant la croissance ce qui en fait une période à risque pour l’aggravation du spondylolisthésis. Après la croissance, et même avec le vieillissement, l’incidence pelvienne reste fixe pour un individu.
L’ incidence pelvienne (PI) se définit comme l’angle entre la perpendiculaire au plateau supérieur de S1 et la droite joignant ce dernier point à l’axe des têtes fémorales. (5,6,7)
On ne naît jamais avec un spondylolisthésis. Ce glissement est liée à l’acquisition de la bipédie et ne concerne aucun quadrupède. Depuis peu, les auteurs s’accordent pour dire qu’il n’y a donc pas de formes congénitales ou dysplasiques mais uniquement des prédispositions morphostatiques, qui ajoutées à une pratique sportive en extension vont favoriser l’apparition de la lyse isthmique puis du glissement vertébral. (3)
Dans la majorité des cas, les douleurs seront absentes ou peu intenses et le glissement vertébral sera bien toléré au moins jusqu’à 35-40 ans.
Le spondylolisthésis peut tout à fait rester asymptomatique et le jeune patient doit être rassuré. Une indolence reste possible malgré un spondylolisthésis. Il faut voir le diagnostic d’un spondylolisthésis comme une occasion pour un jeune adulte d’améliorer sa posture et d’apprendre des mouvements d’hygiène vertébrale. Aucune fatalité donc à présenter un spondylolisthésis, tant qu’on maîtrise son évolution.
Le spondylolisthésis dégénératif du sujet âgé est lié à l’arthrose
Il représente 14% des cas de glissement vertébral. Il concerne plutôt le niveau L4-L5, chez des sujets à partir de 50 ans. Le glissement vertébral est alors dû à l’arthrose, provoquant une usure du disque intervertébral, des capsules articulaires et des ligaments. Ces structures assurent habituellement la stabilité de la colonne. Le patient se retrouve alors dans un tableau clinique d’instabilité vertébrale segmentaire.
Les facteurs favorisant le spondylolisthésis dégénératif sont les efforts physiques intenses, les travaux répétitifs ou le port de charges lourdes. L’évolution sera là aussi lente et insidieuse. (3)
Les autres cas de glissements vertébraux sont rares
Le glissement peut être exceptionnellement dû à un traumatisme important, une maladie infectieuse ou tumorale ou à une complication chirurgicale. Ici, l’apparition sera donc brutale et le traitement médical et chirurgical.
Donc, si vous devez prendre en charge un élève souffrant de spondylolisthésis, vous devez d’abord vous demander dans quel tableau clinique vous vous situez : jeune sportif avec une fracture de fatigue et un glissement vertébral ou personne plus âgée, ayant développé son spondylolisthésis « sur le tard » avec un rachis arthrosique? Interrogez donc sur l’histoire de la maladie, cela modifiera votre approche.
Quels sont les signes cliniques en cas de spondylolisthésis?
D’abord, un spondylolisthésis n’est pas forcément douloureux et peut rester asymptomatique tant que son évolution est stabilisée, donc on peut n’avoir aucun signe clinique.
Ensuite, il peut y avoir 3 tableaux cliniques douloureux, selon que les douleurs sont liées à l’instabilité vertébrale et/ou à la compression neurologique. Le patient peut donc présenter des signes variés.
Pour le thérapeute, il est essentiel de repérer les signes de souffrance neurologique, plus graves, des signes de « simple » douleur lombaire.
Le tableau clinique de lombalgie :
Le patient présente des douleurs lombaires de rythme mécanique, dues aux contraintes excessives sur les articulaires postérieures : douleurs à l’effort, soulagées au repos. Cette douleur est latéralisée d’un côté ou bilatérale.
Le patient présente en général une augmentation des courbures rachidiennes, il est très cambré (hyperlordose). Classiquement, il supporte mal les stations debout prolongées ou le fait d’être allongé à plat. Il est soulagé assis et quand les hanches sont fléchies.
La lombalgie peut aussi avoir pour origine une souffrance du disque intervertébral, qui est cisaillé par le glissement de la vertèbre. La douleur est alors plutôt en barre, diffuse au niveau lombaire et augmente aux efforts hyperpressifs : toux, éternuement, port de charges…
Je vous invite à lire mon article bonus sur les lombalgies, afin de comprendre qu’il est difficile d’associer une douleur lombaire à une structure en souffrance, l’origine de la douleur étant multifactorielle. Ainsi, il n’est jamais possible de savoir si la douleur lombaire est réellement liée au glissement vertébral. La meilleure preuve étant sans doute que le patient a des périodes de douleurs plus ou moins aigues, peut être même des moments sans douleurs, or le spondylolisthésis est toujours présent.
Ainsi, la douleur se compose toujours de trois facteurs : l’éventuelle structure en souffrance, le facteur émotionnel et les pensées associées. Autrement dit, la douleur c’est ce que l’on sent, ce que l’on ressent, et ce que l’on en pense. En yoga, vous avez donc énormément de clefs pour travailler sur les paramètres émotionnels et les fausses croyances, en soignant votre communication et l’usage d’un vocabulaire positif et en amenant le patient vers une meilleure connaissance de son lien corps esprit. C’est tellement passionnant que ça fera l’objet d’un prochain article.
Le tableau clinique de douleur neuropathique type sciatique:
Ces douleurs neurologiques apparaissent par souffrance de la racine nerveuse, liée au glissement et doivent vous alerter en tant que professeur de yoga.
Le patient présente alors une « radiculalgie », douleur liée à une souffrance neurologique, concernant généralement un seul membre inférieur. Le patient souffre le plus souvent sur le territoire du nerf sciatique. Il va donc se plaindre de fourmillements, brûlures, décharges électriques, picotements, engourdissements, démangeaisons, froid douloureux…bref de sensations atypiques aussi appelées paresthésies à l’arrière ou sur le côté de sa jambe, parfois jusqu’aux orteils, souvent nocturnes.
Rarement, ce sera le territoire crural concerné, donc face avant de la cuisse.
Arrêtez impérativement toute posture déclenchant l’irradiation. Soyez très vigilant surtout si cette irradiation se réveille aux extrémités (orteils). La posture est en train d’aggraver la lésion de la racine nerveuse. Les nerfs ont une très faible capacité de régénération. Les douleurs neurologiques sont rebelles, difficilement soulagées par les traitements, même médicamenteux, soyez donc très prudent.
Le tableau clinique du syndrome de la queue de cheval:
Ce syndrome est lié au spondylolisthésis dégénératif avec un canal lombaire rétréci dû à des hernies discales, un épaississement des ligaments liés au vieillissement ou une arthrose avec développement de « becs de perroquet ». Ce canal lombaire étroit comprime les nerfs dits de la queue de cheval (derniers nerfs lombaires et sacrés). La mise en flexion du rachis lombaire ouvre le canal lombaire et soulage le patient âgé.
Dans ce cas, le patient présente des douleurs et une faiblesse des membres inférieurs, avec la fameuse claudication intermittente. Il s’agit d’une douleur apparaissant lors la marche, soulagée rapidement par un repos assis et par une flexion du tronc (symptôme du caddie). Des troubles sphinctériens, une impuissance et une insensibilité du périnée peuvent être associés.
Il est évident que dans le cas d’un syndrome de la queue de cheval, vous ne devez pas cambrer, ni proposer de torsion, au risque encore une fois de provoquer une compression neurologique, mais ce ne sont apriori pas des patients qui se présenteront en cours de yoga, et votre bon sens ne vous ferait pas aller vers ces postures avec ces élèves!
Imagerie
Le diagnostic de spondylolisthésis est posé par une imagerie (radio face, profil et 3/4, scanner et IRM). Si dans votre bassin de vie une radiologie EOS est accessible, elle est préférable, car l’imagerie doit être répétée régulièrement pour la surveillance médicale du glissement et l’irradiation sera moindre. Une scintigraphie osseuse peut être prescrite chez le jeune sportif pour dater un spondylolisthésis et le faire concorder ou non avec des lombalgies d’apparition récente.
Traitement médical
Le traitement sera médicamenteux et rééducatif. Une infiltration peut être proposée pour les irradiations neurologiques.
Parfois, une immobilisation en corset est proposée, mais est très controversée chez le jeune sportif.(4)
La poursuite du sport ou le repos sportif est discutée au cas par cas, c’est une décision médicale dont les enjeux sont potentiellement lourds car neurologiques pour le patient.(4)
Traitement chirurgical
Prise de décision
Dans de rares cas, le traitement médical et rééducatif bien conduit ne suffit pas. Une décision chirurgicale est alors prise :
- si les douleurs lombaires deviennent ingérables pour le patient avec un fort impact psycho-social ( impossibilité physique de travailler, de mener les activités quotidiennes, dépression, sommeil altéré…)
- ou si les troubles neurologiques s’aggravent avec perte de force subite dans le membre inférieur par exemple, notamment dans les orteils et le pied.
- et si des troubles sphinctériens (incontinence urinaire ou anale, perte de sensations) apparaissent.
Ces troubles évoquent alors une compression neurologique franche. Il devient alors urgent de lever cette compression, car la récupération ultérieure en dépend. Tant que la compression est exercée par le glissement vertébral sur la racine nerveuse, il n’y a pas de possibilité de récupération. D’autre part, une racine nerveuse comprimée longtemps a peu de possibilité de régénération.
J’ai parfois entendu des critiques émises envers des chirurgies réalisées hâtivement. Comprenez bien que l’atteinte neurologique est une urgence chirurgicale quand il y a des signes moteurs ou sphinctériens. Il en va de la récupération ultérieure.
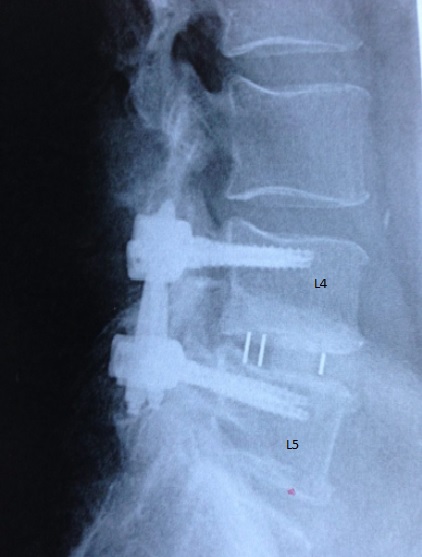
Technique chirurgicale et récupération
Le chirurgien réalise alors une arthrodèse (ici des niveaux L4 et L5), c’est à dire l’immobilisation définitive du niveau concerné. Les douleurs radiculaires (sciatique, cruralgie) disparaissent en général complètement, mais le résultat est moins bon sur les douleurs lombaires. C’est pourquoi, la décision opératoire ne se prend que sur des douleurs lombaires qui étaient de toutes façons devenues ingérables en préopératoire.
La fonction, la force, la mobilité générale du dos et des membres inférieurs sont classiquement bien retrouvées quelques mois après l’intervention. Evitez donc tout catastrophisme infondé, si votre élève a subi une arthrodèse. Il a vraiment besoin d’être encouragé et rassuré, cette approche positive diminue la sensation douloureuse chronique chez le patient et favorise l’adhésion à vos cours par la création d’une alliance thérapeutique (patient, chirurgien, kiné, prof de yoga).
Traitement rééducatif
Comment naît le spondylolisthésis?
Le spondylolisthésis apparaît donc sur une morphologie bien particulière de bassin : l’incidence pelvienne (PI) est plus importante que la norme. Or, ce critère est non modifiable pour le sujet, quelque soit la position de son bassin en anté ou rétroversion. Des forces de cisaillement, liées au poids du corps s’exercent sur L5 et la font glisser en avant.
Le patient cherche un équilibre sagittal économique
Le sujet, de manière totalement inconsciente met en place des compensations nécessaires, pour limiter ce glissement, et rester dans un alignement antéro-postérieur économique.
La verticale passant par C7 doit ainsi passer au niveau du plateau sacré (angle postéro supérieur) et en arrière des têtes fémorales pour être économique.
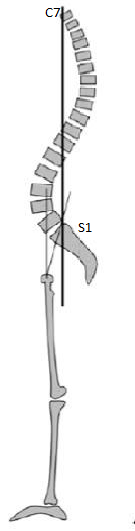
- dans un premier temps, le patient compense le glissement antérieur par une lordose = cambrure, qui lui permet de ramener son tronc au dessus du bassin. En vieillissant, les disques intervertébraux vont naturellement perdre de la hauteur et la capacité de lordose va diminuer.
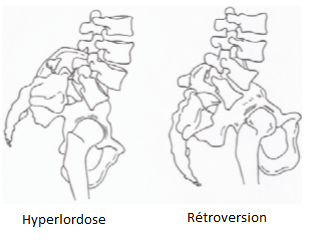
- une fois toute la capacité de lordose utilisée, le patient va rétroverser son bassin. Cela lui permet d’avancer les têtes fémorales et donc de reculer sa ligne d’équilibre vers le plateau sacré.
- enfin, quand le patient a utilisé toute sa capacité de lordose, puis de rétroversion, il peut encore fléchir les genoux; pour augmenter sa rétroversion et libérer sa coxofémorale. (8)
Le patient doit donc réussir à compenser et équilibrer son glissement vertébral.
Le but du thérapeute est d’aider à retrouver cet équilibre sagittal économe en maintenant chez le patient de fortes capacités de compensations.
Il faut donc travailler sur tout ce qui permettra de retrouver un équilibre antéro-postérieur depuis le positionnement des hanches jusqu’aux cervicales.
Quand l’équilibre sagittal est économique, il ne crée plus de tensions ou de douleurs musculaires. (1,8)
Quelle rééducation faut-il donc proposer?
Equilibre des courbures pelvi-rachidiennes
Un travail important d’éducation posturale est nécessaire, de développement du schéma corporel, pour aider le patient à sentir les placements et la mobilité de chaque étage : hanche, pelvis, lombaire, thoracique, cervical.
La rétroversion n’est donc pas à rechercher de façon systématique.
Lutter contre les facteurs limitants les capacités d’adaptation
La raideur des muscles sous pelviens (ischio-jambiers, adducteurs, quadriceps) retentit sur le placement du bassin et des courbures rachidiennes, qui perdent en capacité d’adaptation.
Les muscles spinaux se contractent pour limiter la projection antérieure de L5. La contracture des muscles spinaux et leur raideur entretiennent l’inclinaison du sacrum en avant (nutation) et augmentent les forces de cisaillement qui font glisser la vertèbre.
La présence d’une cyphose rigide (dos rond au niveau thoracique) oblige à compenser également au niveau lombaire. Le patient doit donc adapter son glissement vertébral et sa cyphose, au seul niveau lombo-pelvien. C’est par exemple le cas dans la maladie de Scheuermann. Il faut assouplir le thorax.
Augmenter la mobilité et la force des membres inférieurs
Le principe est de donner la possibilité au patient de répartir les contraintes mécaniques et la mobilité vers les membres inférieurs plutôt que vers le rachis. Ainsi la lordose doit être répartie vers une meilleure extension de hanche.
Recherchez donc la souplesse de ces muscles : pelvi-trochantériens, ischio-jambiers, grand fessier, psoas-iliaque, droit fémoral, petit fessier et TFL, sartorius. Référez vous à mon article sur le syndrome fémoropatellaire pour savoir comment étirer ces muscles.
La rétroversion permanente peut créer un syndrome du pyramidal, aussi appelé « fausse sciatique », qu’il faudra bien différencier de la vraie sciatique par compression de la racine nerveuse. Dans le cas de la fausse sciatique, la douleur ne descend jamais sous le genou, des étirements du muscle pyramidal (postures du pigeon) vont soulager la sciatalgie.
Libérez la mobilité de la hanche dans toutes les postures d’ouverture et d’extension (fentes).
Travaillez l’ancrage des membres inférieurs (posture des guerriers, déesse, chaise…) pour qu’ils absorbent plus de contraintes.
Améliorer la mobilité rachidienne au dessus du glissement vertébral
Le patient ne doit pas souffrir de raideur sur les autres étages vertébraux (par exemple une cyphose dorsale ou rectitude dorsale).
La mobilité de la cage thoracique est primordiale : diaphragme, côtes, muscles et aponévroses pectorales.
Il est donc intéressant de tester la souplesse des muscles spinaux, carré des lombes, pectoraux, grand dorsal, dentelé antérieur, trapèze, fixateurs des omoplates… Interrogez vous donc sur la mobilité des épaules.
Il faut néanmoins éviter de solliciter ou manipuler le niveau atteint par le glissement vertébral.
Libérez le diaphragme
Augmentez sa course, travaillez des pranayamas, assouplissez ses fibres, ses piliers. Cela contribue à la bonne mobilité du rachis lombaire, de la cage thoracique, des viscères digestifs.
Retrouver un équilibre musculaire au niveau du tronc
Il faut retrouver un ratio musculaire favorable aux extenseurs profonds (multifides) avec des postures comme celles de la sauterelle.
Le travail abdominal n’est pas la priorité sauf pour le muscle transverse.
Eduquer à l’ergonomie et à un verrouillage en position physiologique
Le patient doit apprendre à isoler le mouvement des membres sans solliciter le rachis. Il doit notamment être capable d’élever les membres supérieurs ou d’amener les hanches en extension sans cambrer, en restant gainé, stable (en tenant son « centre » dans la méthode Pilates).
Il est conseillé de débuter la prise en charge par un verrouillage lombaire en position d’équilibre sagittal (et pas en rétroversion). Donc le patient maintient, gaine son rachis avec les procédures d’autograndissement axial actif. L’autograndissement est plus intéressant sans projection antérieure du thorax.
Enfin, en dernier lieu on peut explorer le déverrouillage lombaire, d’abord en décharge (posture du chat/chien).
Alors faut-il avoir peur de cambrer ?

Et bien non puisque la cambrure aide à retrouver l’équilibre sagittal mais :
- il me semble inutile et dangereux d’imposer au rachis lombaire des cambrures forcées comme dans le pont
- cette cambrure doit se travailler avec un engagement musculaire du périnée, du transverse et des extenseurs et une recherche d’autograndissement
- la cambrure, même minime doit être arrêtée si des signes neurologiques apparaissent (sciatique)
Et alors pour les rotations/ torsions?
- maintenir une bonne qualité de torsion est utile pour aider le patient à conserver son équilibre sagittal, mais les rotations sont très contraignantes au niveau du disque intervertébral et des facettes articulaires,
- ne pas la pratiquer sur le niveau du glissement lombaire (en général le patient a bien compris comment ne pas solliciter la zone)
- privilégiez les torsions douces et actives, plutôt que les formes en relâchement du Yin yoga
- cherchez donc de l’engagement musculaire et de l’autograndissement
- débutez en décharge (allongé sur le dos) et en actif, faites écarter les pieds
- restez très vigilant et stoppez si des irradiations neurologiques apparaissent
- je vous déconseille les torsions sur les spondylolysthésis arthrosiques qui ont un vrai besoin de stabilité
- ne faites pas de rotation si le spondylolysthésis est associé à une forme avancée de scoliose chez une personne de plus de 40/50 ans.
J’espère que cet article vous aidera à mieux appréhender le spondylolisthésis, que vous soyez patient ou accompagnant. Partagez moi en commentaire vos retours ou vos meilleurs exercices!
Muriel. Kiné, Ostéopathe et passionnée de Yoga.
Bibliographie.
(1) J.P. Steib, A.M. Ohlmann, Biomécanique du spondylolisthésis LS – SI, 1989, Ann. Kinésithér., Masson t. 16, n° 1-2,
(2) Xavier Dufour, spondylolisthésis et rééducation, maison des kinés.
(3) Xavier Dufour, Spondylolysthésis et rééducation fonctionnelle, 2008, ITMP.
(4) S. Winter, Spondylolyse et spondylolisthésis, prise en charge du sportif, 2018. Service de médecine du sport et de l’activité physique Hôpital Edouard Herriot, HCL, Lyon.
(5) Hanson, D. S., Bridwell, K. H., Rhee, J. M., & Lenke, L. G. (2002). Correlation of pelvic incidence with low- and high-grade isthmic spondylolisthesis. Spine, 27(18), 2026-2029
(6) Labelle H., Roussouly P., Berthonnaud E., Transfeldt E., O’Brien M., Chopin, D., et al. (2004). Spondylolisthesis, pelvic incidence, and spinopelvic balance – A correlation study. Spine, 29(18), 2049-2054
(7) Amandine Sevrain, Etude biomécanique des mécanismes de progression du spondylolisthésis, 2009, Mémoire, Ecole Polytechnique de Montréal.
(8) J.C. Le Huec, S. Aunoble, N. Pellet, F. Sibilla, R. Saddiki, P. Roussouly. Importance de l’analyse de l’équilibre sagittal dans les lombalgies. Rôle de la balance spino-pelvienne dans les indications chirurgicales. 2011, Revue du Rhumatisme 78.
Bonjour,
J’ai pratiqué le football jusqu’à l’âge de 25 ans puis trail à depuis 9 ans aujourd’hui dans mon rapport IRM j’ai une discopathie dégénérative sa compagne d’une Anterolisthesis de grade 1 sur lyse isthmique .souvent j’entends dire par lyse isthmique et non sur lyse isthmique pensez vous que c’est la même chose s’ils vous plait ?
Je vous remercie d’avance .
Bonjour Faycal, oui c’est exactement la même chose. La vertèbre a glissé en avant (antérolisthesis) par/ suite à une / sur/ à cause d’ une fracture de fatigue de l’isthme (lyse isthmique). Sans cette fracture de fatigue -indolore-, la vertèbre ne peut pas glisser en avant, elle est retenue / stabilisée par l’isthme.
Ai-je répondu à votre question?
Merci pour votre intérêt.
Muriel
Super intéressant ! Merci+++
Heureuse que l’article vous ait plu ! Merci !
Merci, pour votre article qui me redonne espoir de pouvoir continuer à pratiquer. J’ai 60 ans, ancienne nageuse haut/moyen niveau. Je pratique depuis 15 ans seulement et on vient de découvrir un spondylolisthésis avec lyse isthmique l5s1, stade1. Je suis médecin et mon médecin du sport ne connaît pas le yoga, et bien sûr il me l’a contre-indiqué.
Auriez vous un kine à me recommander sur Marseille, j’ai eu votre article sur le site de yama. Merci encore. Sophie
Bonjour Sophie, et merci à votre tour d’avoir pris le temps de partager votre histoire. Bien sûr que vous pourrez poursuivre le yoga avec quelques adaptations, il y a tellement de formes de yoga différentes! Votre médecin ne peut pas toutes les connaître. Il a sans doute voulu vous contre-indiquer les « sports » qui augmentent la souplesse ou la laxité, sans doute il vous autorise le Pilates ou le gainage? Il faudra néanmoins réussir à savoir si votre lyse isthmique est ancienne et remonte à votre pratique de nageuse et si elle est stable? Le plus probable est que vous vous soyez fait la lyse dans votre jeunesse de nageuse et qu’avec la ménopause, elle soit moins bien supportée. Une autre option est qu’elle soit apparue suite à l’arthrose, ou un traumatisme. Il faut donc faire un bilan détaillé : troubles neurologiques éventuels? pertes de mobilités? hyperlaxité? raideur sous pelvienne, mobilité des hanches? schéma corporel et posture? Et puis bilanter les autres interactions possibles : troubles gynécologiques, à votre âge le fibrome est fréquent et rajoute des tensions sur L5 par exemple, troubles digestifs, respiratoires,…cyphose dorsale? Bref, on doit chercher tout ce qui va alléger les contraintes sur L5S1 et c’est très rare qu’on ne trouve rien :-). Pour un contact, j’échangerai avec vous par message privé. Tenez nous au courant et ne vous découragez pas, le « mal de dos » étant multifactoriel il y a énormément de solutions pour améliorer sa douleur!
Je ne connaissais pas cette pathologie.
J’ai moi même une douleur au niveau du milieu du dos pile sur la colonne mais je ne pense pas que ce soit ça…
Merci pour votre intérêt Yseult, effectivement le spondylolisthésis est plutôt une atteinte lombaire basse ;-). Néanmoins, les conseils donnés pour retrouver l’équilibre Sagittal sont vrais dans tous les cas! Au plaisir, Muriel.