Dans cet article, nous allons parler de la rééducation respiratoire de la personne asthmatique. Ce sujet intéresse beaucoup les professeurs de yoga. En effet, quand vous enseignez les pranayamas dans vos cours collectifs, il est très probable que vous ayez un élève asthmatique et cela appelle quelques précautions.
Enfin, par cet article, j’aimerais vraiment tordre le cou à une inepsie souvent lue sur les réseaux sociaux !
Non, le yoga ne soigne pas l’asthme, qui reste une maladie chronique, même à l’heure actuelle, mais oui le yoga peut considérablement améliorer la qualité de vie de la personne asthmatique. Comment prendre en charge l’élève asthmatique?
La vérité sur le yoga et l’asthme
Pour m’aider à répondre à cette question, j’ai reçu en interview Pascal Gouilly qui est kinésithérapeute spécialisé en rééducation respiratoire et qui directeur de l’IFMK de Nancy (école de kiné de Nancy). Pour compléter votre lecture, n’hésitez pas à aller découvrir cette interview exceptionnelle du Dr Lionel Coudron : comment la respiration nous soigne?
Enfin, je vous invite à télécharger la liste de conseils du kiné sur l’asthme à partir de ce lien.
Je vous souhaite une bonne lecture ou une bonne écoute.
Muriel
Qu’est ce que l’asthme ?
Muriel : Bonjour Pascal Gouilly et bienvenue. Qu’est-ce que l’asthme ? Est-ce que c’est une maladie fréquente ou grave?
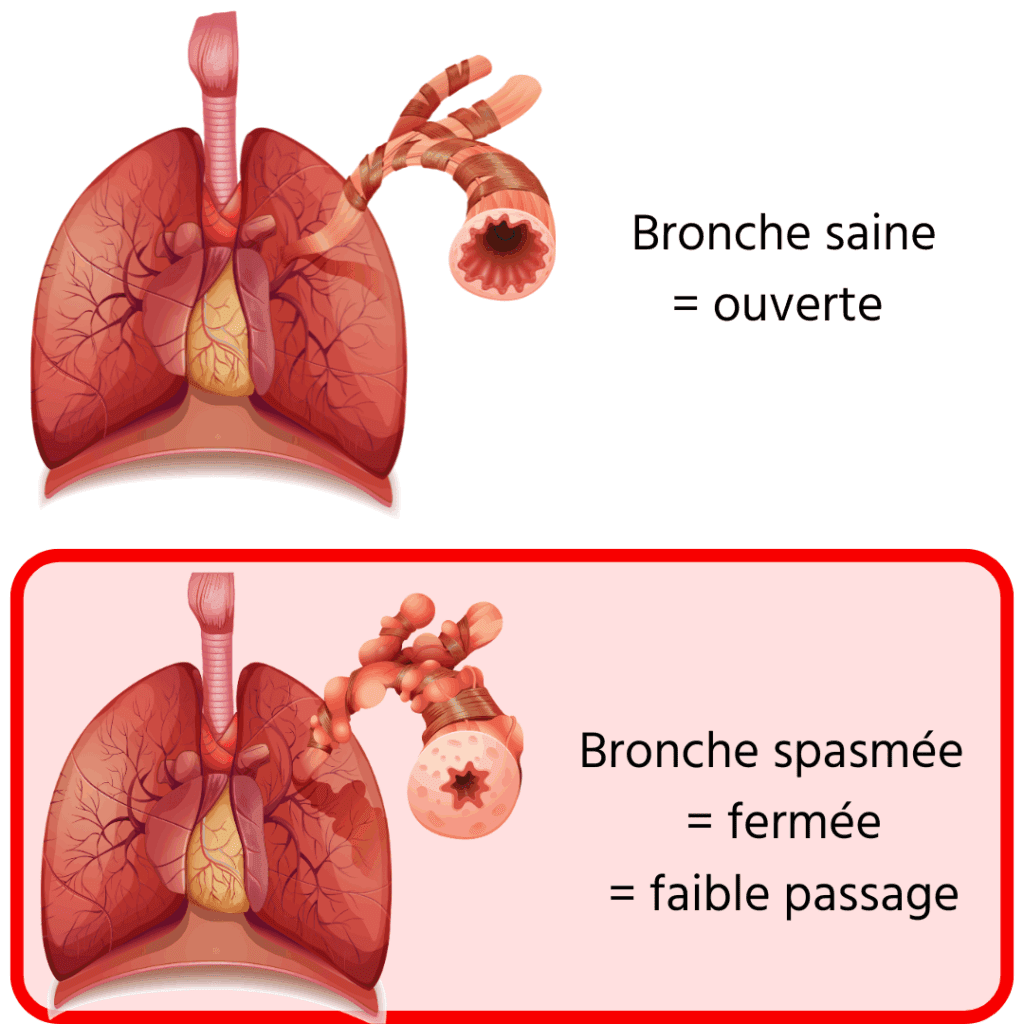
Pascal Gouilly : C’est une maladie extrêmement fréquente. Il y a plus de 3 millions de personnes qui présentent de l’asthme. Il s’agit en fait d’un phénomène allergique, d’une des trois composantes de l’allergie. En effet, il existe une allergie cutanée, une allergie respiratoire et une allergie alimentaire. Et les trois peuvent se croiser. Il y a une explosion de cas, très clairement, et ça se traduit par ce qu’on appelle « une hyperréactivité bronchique », c’est-à-dire que la bronche a tendance à se spasmer.
La bronche se referme donc. Le diamètre de la bronche diminuant, l’air passe moins bien et créé un sifflement caractéristique avec une gêne respiratoire appelée dyspnée, plus ou moins importante, selon l’intensité de la maladie.
Gravité et mortalité de l’asthme
Accessoirement, sans vouloir mettre le bourdon, l’asthme tue entre 500 et 800 personnes tous les ans. Donc, avant d’envisager la rééducation ou le traitement de l’asthme, il faudra déjà parler de prévention.
Muriel : Très bien. Cela signifie donc qu’en aucun cas ce dont on va parler aujourd’hui, c’est-à-dire les exercices respiratoires, ne peut remplacer une prise en charge médicamenteuse et un suivi médical.
Pascal Gouilly : Ah certainement pas ! Tout au plus, ça peut le compléter.
Muriel : Je suis vraiment très soucieuse d’insister là-dessus parce qu’il y a parfois des dérives. La yoga-thérapie peut être mal comprise. L’objectif des exercices respiratoires, c’est d’améliorer le confort de vie de la personne asthmatique. Mais en aucun cas cela peut remplacer une prise en charge médicale.
Suivi d’une personne asthmatique
Le débitmètre de pointe : un outil essentiel pour l’asthmatique
Pascal Gouilly : 500 à 800 morts par an, ce n’est quand même pas anecdotique. Il faut donc dépister. Pour dépister, un asthmatique doit posséder ce qu’on appelle un débitmètre de pointe. Lorsqu’il sent une gêne respiratoire, il doit avoir la capacité de souffler dans ce débitmètre de pointe. Ça vaut entre 18 et 21 euros et c’est remboursé par la Sécurité Sociale.
Il faut simplement faire cela pendant une éventuelle crise ou une gêne respiratoire. Car, attention, l’asthme n’est pas uniquement une crise : ça peut être une gêne respiratoire, à la suite d’un effort par exemple (on appelle ça l’asthme induit par l’effort), mais nous verrons qu’il y a des composantes multiples et variées.
Il s’agit donc de souffler le plus fort possible dans cet appareil et le chiffre obtenu va donner une indication très précise de ce qu’on appelle la gravité de la crise d’asthme. En fonction de cette gravité de la crise d’asthme on pourra, ou non, réaliser des exercices respiratoires.
Interprétation des mesures chez l’asthmatique
Une valeur normale chez quelqu’un, c’est 600-700 litres par minute. Que ça soit pour vous comme pour moi, si par hasard en soufflant dans le débitmètre de pointe, votre valeur est inférieure à la moitié de votre valeur théorique – c’est-à-dire imaginons, je me sens pas bien, je souffle dans le débitmètre de pointe et j’ai 250 – là, il est urgent de ne rien faire au niveau respiratoire et d’aller consulter très vite, entre autres un service d’urgence.
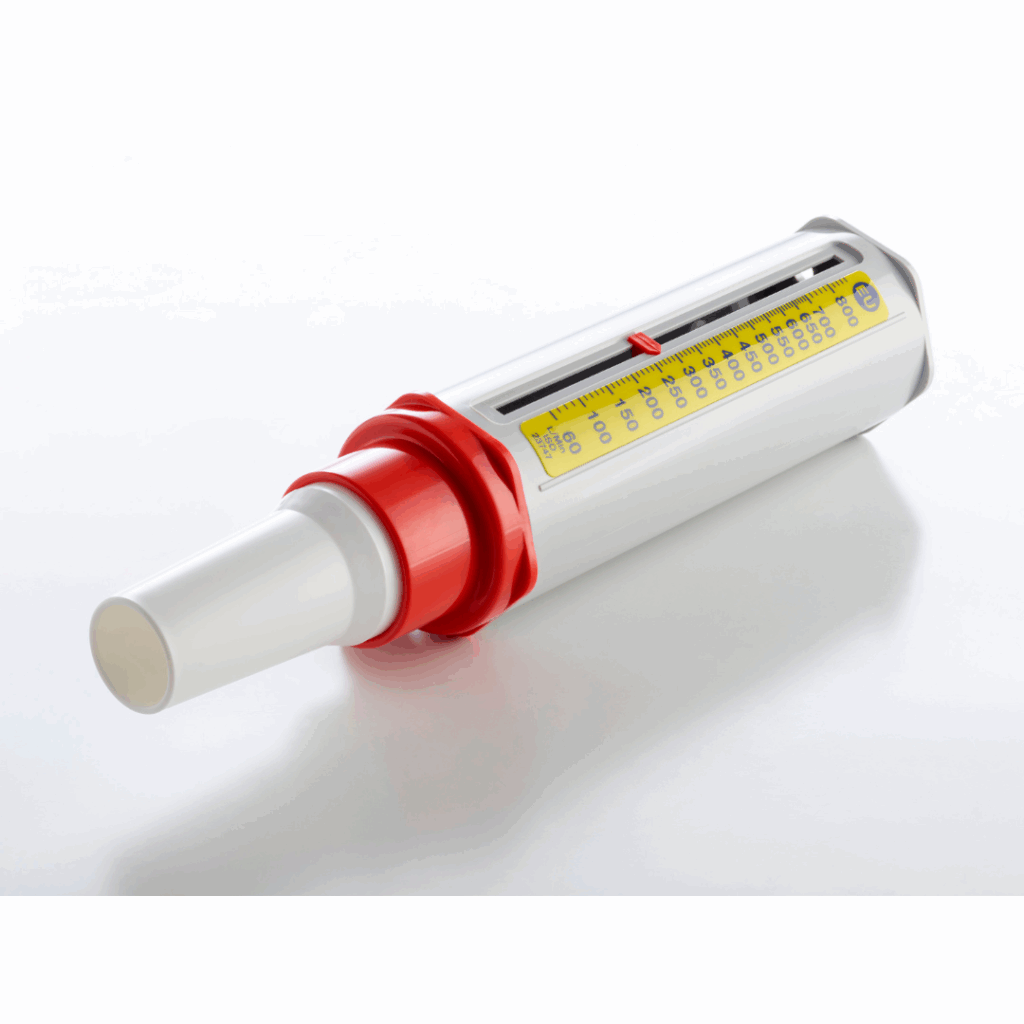
Par contre, si j’ai une gêne respiratoire et qu’en soufflant dans mon Peak Flow, j’obtiens 550-600 L/min, ça veut dire qu’il n’y a pas de gravité, tout du moins, pas au moment où j’ai soufflé, et les exercices de respiration peuvent m’aider.
Donc souffler le plus fort possible dans cette structure donne un chiffre, et ce chiffre va donner une indication très précise de ce qu’on appelle la gravité de la crise d’asthme. En fonction de cette gravité, on pourra ou non réaliser des exercices respiratoires.
Muriel : Très bien. Résumons. La personne asthmatique a la capacité de suivre chez elle l’évolution de sa maladie en soufflant dans un petit appareil qui ne coûte trois fois rien… C’est le célèbre test du Peak Flow !
Les différentes formes d’asthme
Pascal Gouilly : Donc je le redis, l’asthme ce n’est pas uniquement la crise d’asthme.
L’asthme induit par l’effort
Ça peut être une gêne respiratoire, à la suite d’un effort – on appelle ça l’asthme induit par l’effort.
L’asthme de la femme enceinte
Il y a également l’asthme de la femme enceinte, c’est-à-dire que quelqu’un n’a strictement rien et puis la femme au début de sa grossesse commence à avoir une gêne respiratoire, et c’est diagnostiqué comme un asthme.
Les asthmes sévères
Muriel : Je voudrais donc insister sur le fait qu’il y a tout un éventail de types d’asthme. Ainsi, si nous sommes asthmatique léger et très soulagé par la pratique d’exercices respiratoires… one ne peut pas en conclure, qu’on peut soigner tous les types d’asthme uniquement par le yoga.
Pascal Gouilly : De toute manière, on va être clair : personne ne soigne l’asthme. L’asthme est une maladie chronique.
Malheureusement, tout l’auditoire aura ou a déjà d’ailleurs au moins une maladie chronique. Quand je dis aux jeunes : Vous savez, il y a une chose de sûre, vous mourrez avec une maladie chronique, et si vous n’avez pas de chance, vous mourrez avec 2 ou 3 maladies chroniques, comme le diabète. D’ailleurs, on peut faire un parallèle intéressant. La glycémie est l’indicateur à court terme du diabète, là où le Peak Flow est l’indicateur à court terme de la qualité respiratoire de la personne asthmatique.
La rééducation respiratoire de l’asthmatique
L’expiration dans la gestion de l’asthme
Pascal Gouilly : L’éducation au souffle commence par le fait d’apprendre aux gens à souffler (expirer), parce que l’expiration n’est pas quelque chose de naturel. Mis à part une fois par an lorsqu’on souffle les bougies, on n’utilise pas beaucoup l’expiration.
Muriel : Quels sont les petits signes fins qui peuvent mettre la puce à l’oreille et qui peuvent dire ‘tiens, je ferais peut-être bien de consulter mon médecin’ ?
Pascal Gouilly : Des phénomènes de gêne respiratoire majeure, ce qu’on appelle la dyspnée. Des gens qui ont tendance à siffler, ça c’est très caractéristique. Des gens qui ont tendance à expectorer, donc à cracher souvent des sécrétions qui sont – alors excusez moi les détails – mais qui sont très claires et très mousseuses. Ce sont des phénomènes très caractéristiques. La toux chronique également, qui n’est pas forcément une toux expectorante, ça peut être une toux sèche.
Pourquoi l’expiration est-elle essentielle ?
La caractéristique de l’asthme, qui est une pathologie obstructive au même titre que la BPCO (Broncho Pneumopathie Chronique Obstructive), ce sont des gens qui ont du mal à expirer, parce que lors de l’expiration, la bronche se ferme trop précocement. Et donc un des points clés dans lequel le kinésithérapeute va intervenir, c’est d’essayer d’expliquer aux patients cette problématique.
Muriel : Voilà, donc l’objectif est d’apprendre aux patients à souffler, à expirer. Pourtant souvent le patient se plaint de ne pas réussir à prendre l’air (inspirer) et, souvent pour les patients, c’est une découverte totale. C’est-à-dire, que le patient va dire ‘j’ai du mal à inspirer, je n’arrive pas à prendre l’air’, or en réalité son problème c’est qu’il n’y arrive pas parce qu’il n’a pas expiré suffisamment avant ? »
Pascal Gouilly : Voilà ! Mais pour reprendre le démarrage, dans certains cas, il n’a plus la possibilité de souffler parce que l’appareil respiratoire est quasiment complètement fermé. C’est la raison pour laquelle il faut d’abord évaluer la gravité de la crise d’asthme avec le Peak Flow, pour après avoir une stratégie thérapeutique adaptée.
Asthmatique? Les exercices respiratoires peuvent être délétères
Voilà, on a donc des données quantitatives avec le Pic Flow ou Débitmètre de Pointe, c’est très intéressant. Cette mesure du débitmètre de pointe va nous permettre de savoir si le travail du souffle va améliorer notre patient ou bien si, au contraire ça risque de l’aggraver et l’envoyer directement aux urgences.
Pascal Gouilly : En fait, si la valeur est 250 ou moindre, ça veut dire que toutes les bronches sont complètement fermées. Donc, vous avez beau mettre un produit inhalé et le prendre par la bouche, il n’arrivera pas au niveau de la zone cible, donc ça ne sert strictement à rien. Il faut envisager un autre type de thérapeutique, ce n’est pas plus compliqué que ça. Et si vous décidez de faire une prise en charge purement respiratoire, entre autres en jouant sur l’expiration, vous ne faites que majorer la fermeture des bronches. Donc non seulement vous ne servez à rien, mais vous êtes délétère.
Muriel : « Et combien de personnes asthmatiques se prennent en charge correctement avec un Peak Flow ? »
Pascal Gouilly : « Si on suit les recommandations de la HAS, tout asthmatique bien éduqué devrait avoir un débitmètre de pointe (Peak Flow) et savoir l’utiliser. Malheureusement, trop d’asthmatiques n’ont pas ce réflexe. »
Asthmatique : conseils pour bien prendre le spray
Muriel : un de mes profs à l’école de kiné m’avait marquée en me disant qu’une majorité de patients asthmatiques devraient s’appliquer leur traitement inhalé comme un déodorant sous les bras. Il voulait dire par là, que les patients prenaient tellement mal leurs sprays inhalés, que l’efficacité aurait été la même en l’appliquant sous les aisselles (particulièrement chez les enfants) !
Pascal Gouilly : oui ! L’éducation thérapeutique est essentielle. Pour bien prendre son spray, cela commence par apprendre à inspirer correctement en couplant l’appui sur le spray : donc il faut une inspiration lente, d’un bon volume inspiratoire, d’un débit faible et surtout coupler la prise du produit avec l’inspiration.
Sinon, il ne se passera rien.
La mauvaise prise médicamenteuse est très documentée. Une étude des années 2000 avait par exemple mis en évidence qu’environ 25% des patients n’enlevaient pas le bouchon du spray ! Maintenant, ça ne peut plus arriver car, désormais, si le bouchon n’est pas retiré, on ne peut plus appuyer sur le spray et libérer le produit.
Le kiné, tout comme le yoguiste, joue donc un rôle clé pour optimiser la qualité de la respiration, notamment la partie inspiratoire, pour faciliter la prise médicamenteuse.
Et un autre élément clé, c’est qu’à la fin de l’inspiration, quand vous prenez votre spray – alors je ne sais pas si vous êtes basée sur Paris, mais vous savez qu’on vend toute une série de petites demi-boules là, avec soit la Tour Eiffel, soit l’Arc de Triomphe, soit Notre-Dame, on secoue très fort et on a de la neige qui retombe – eh bien, imaginons que la neige soit le produit thérapeutique. Vous comprenez qu’il faut lui laisser le temps de redescendre au niveau de la zone cible, d’où l’importance à la fin d’une inspiration de faire ce qu’on appelle une pause respiratoire de 3-4 secondes, et seulement après, on va expirer. Et on va expirer le plus lentement possible, le plus longtemps possible.
L’approche thérapeutique pour l’asthmatique
Asthmatique : allonger la durée expiratoire
La majorité des patients asthmatiques suivis en kiné respiratoire découvrent leur capacité à expirer. « Je ne savais pas que je pouvais expirer aussi longtemps ». En toute franchise, certains ne se sentent pas du tout améliorés par la prise en charge en kiné respiratoire.
Vous le savez, une expiration, ça peut durer 5, 6, 7, 10, 15 secondes. Bon, évidemment on ne fait pas comme dans le Grand Bleu.
Le fait d’expirer le plus longtemps possible permet entre autres de diminuer considérablement la fréquence respiratoire, qui est un autre élément recherché. Puisque pour détendre les gens – parce qu’en fait, c’est quoi une crise d’asthme ou un phénomène asthmatique ? On a la sensation de ne plus avoir d’air, il y a de quoi paniquer, surtout qu’en général, la majorité des crises arrivent dans la nuit, 1h, 2h, 3h du matin. Vous vous réveillez, il fait noir, vous avez une gêne respiratoire, donc il y a panique ! Cf Hitchcock. Qu’est ce qui vous permet de dire avec Hitchcock, qu’il va se passer quelquechose ? La musique se met à accélérer. La respiration, c’est pareil ! On a peur, on accélère notre respiration, qui devient buccale. On passe donc à côté des qualités du nez !
Inspiration nasale
D’ailleurs un nez ça ne sert ni à filtrer l’air, ni à le réchauffer, ça sert à sentir une odeur ! Et nous sommes très basiques. Il y a les bonnes odeurs et les mauvaises odeurs, qui vont dépendre d’une personne à l’autre d’ailleurs.
Il faut apprendre à faire la différence entre le reniflement et l’inspiration (car souvent il y a confusion). Pour cela, on peut proposer à notre patient ou élève de respirer une bonne odeur. Ainsi, naturellement il va faire une inspiration nasale à grand volume et petit débit (longue et lente). C’est exactement ce qu’il faut réussir à faire lors de la crise d’asthme ou pour prendre correctement son traitement inhalé.
La respiration en 4 temps
Muriel : pour le yogi, la respiration comprend 4 temps. L’inspiration, la pause inspiratoire, l’expiration, la pause expiratoire. Y a-t-il un temps contre indiqué pour l’asthmatique ?
Si on fait une pause respiratoire, ça va, mais on ne doit pas faire d’apnée respiratoire, c’est à dire qu’on ne doit pas être glotte fermée.
Souvent les patients asthmatiques compensent en expirant à glotte fermée (c’est donc une apnée en fait). Ce n’est pas souhaitable. Le kiné cherche une vraie expiration à glotte ouverte (l’air doit sortir des poumons).
Le kiné peut par exemple proposer une expiration avec des petits temps de pause pendant l’expiration, qu’on va allonger en nombre et en durée, mais ce n’est pas facile à faire.
Je pars du principe que la rééducation est gagnée (tout du moins on ne pourra pas apporter plus), quand le patient est parfaitement capable de coordonner sa respiration et d’évaluer la gravité de sa crise d’asthme. Mais tout dépend de la gravité de la crise d’asthme, parce que vous avez des asthmes extrêmement sévères dans lesquels on va optimiser tout au plus 2 ou 3 éléments, mais on ne fera pas de miracle.

Muriel : « Donc l’objectif thérapeutique, c’est d’apprendre à gérer la crise d’asthme. Est-ce qu’on peut espérer améliorer le quotidien, notamment la sensation de gêne respiratoire, dont vous avez parlé ? »
Asthme et reconditionnement à l’effort
Pascal Gouilly : En fait, le problème est très simple. Prenez l’asthme induit par l’effort : une personne vous dit « quand je fais un effort, je déclenche une crise, donc j’arrête de faire des efforts ». Et quand on arrête, la tolérance à l’effort diminue. Est-ce la crise d’asthme ou le déconditionnement à l’effort ?
Faire du reconditionnement à l’effort permet d’améliorer tout ce qui est non respiratoire, et par conséquent, d’améliorer les conditions de vie du patient. Cela touche beaucoup de gens dans le domaine respiratoire : quelle est la limite entre une dyspnée d’origine respiratoire et une dyspnée liée à une désadaptation à l’effort, d’origine périphérique – les muscles- ? »
Ainsi, quand on fait faire un test à l’effort, il y a 3 manières d’arrêter le test et de considérer qu’on est à son maximum : la première, on n’a plus de souffle, la deuxième est que le coeur bat trop vite et la troisième est que les cuisses font trop mal. Ça brûle, je ne peux pas aller plus loin (origine musculaire périphérique du déconditionnement à l’effort). Le troisième cas est idéal car il y a un fort potentiel d’amélioration musculaire. Si c’est la respiration qui arrête, on ne peut pas s’attendre à de grands effets par la rééducation et ce sera le champ de la thérapeutique : bronchodilatateurs, bétà-2-mimétiques et corticoïdes.
Nous sommes là, et tout le monde, pour relayer le message du médecin et du pharmacien. Si par hasard vous avez un patient qui vous dit : ‘Je prends des corticoïdes, ça ne m’améliore pas en temps réel’, vous avez deux solutions : soit vous dites ‘c’est normal, ça n’a jamais fonctionné en temps réel puisque c’est un anti-inflammatoire.’ Si maintenant vous dites l’inverse : ‘il faut arrêter, il faut prendre autre chose’, là la chaîne thérapeutique est brisée, c’est dommage. »
Asthmatique ? N’ayez pas peur de vos corticoïdes !
Les corticoïdes inhalés n’ont rien à voir avec les corticoïdes en comprimé
Muriel : « Précisez votre propos pour que ce soit bien clair pour mon audience. Ce que vous dites là, c’est que les corticoïdes sont des traitements de fond. C’est donc normal qu’il n’y ait pas d’effet immédiat, à l’instant T. »
Tout à fait.
L’autre chose hyper importante… Pardon, je voudrais juste rajouter : ce n’est pas la même chose que les corticoïdes en comprimés… »
Muriel : C’est important d’expliquer ça parce que les patients, et surtout dans les milieux de médecine alternative, ont une terreur bleue des corticoïdes par comprimé avec tous les effets secondaires qu’on connaît : l’hypertension artérielle, l’ostéoporose – enfin vous connaissez mieux que moi.
Pascal Gouilly : Là, ce sont des corticoïdes par voie inhalée, ce qui n’a rien, rien à voir. Ça n’a pas les mêmes voies, c’est moindre en quantité et surtout ça ne passe que dans la zone cible sans franchir la barrière alvéolo-capillaire. D’ailleurs c’est prescrit chez les femmes enceintes asthmatiques, donc ça veut dire qu’il n’y a aucun risque, le rapport bénéfice-risque est incontestable. » »
Moi j’ai souvenir une fois en éducation thérapeutique, une patiente qui me dit : ‘Monsieur, il faudrait que vous soyez clair dans vos propos. Il y a 25 ans, vous me disiez qu’il ne fallait surtout pas que je prenne régulièrement des corticoïdes parce qu’il y avait toute une série de contre-indications, et maintenant vous me dites qu’il faut les prendre tous les jours !' »
Pascal Gouilly : « Eh bien, vous avez fort bien résumé l’affaire. Par spray, les études sont claires et précises, pas ou peu d’effets secondaires, contrairement aux corticoïdes par comprimés.
Effets secondaires des corticoïdes inhalés
Muriel : « Quels sont les effets secondaires potentiels alors ? »
Pascal Gouilly : « Leurs effets secondaires sont surtout locaux : parfois une voix rauque ou du muguet (mycoses dans la bouche). Mais cela se prévient très bien en rinçant la bouche après la prise. »
Muriel : « Et il y a aussi le gargarisme pour limiter l’influence au niveau des cordes vocales, non ? »
Pascal Gouilly : « Tout à fait. Mais il est vrai que certaines personnes ont du mal à le faire, c’est clair. »
La kinésithérapie respiratoire et le clapping
Cracho-thérapie et fractures de côtes ?
Muriel : « Et puis ce que j’aimerais donc que vous nous parliez un peu, c’est la kinésithérapie respiratoire. Alors ça doit vous énerver, vous, en tant que kiné respiratoire, mais bon, dans la tête du grand public, la kiné respiratoire, c’est faire cracher les patients et notamment les bébés avec le célèbre clapping et les fractures de côtes. Alors est-ce que c’est ça la rééducation de l’asthme ? Est-ce qu’on apprend à cracher ? »
Pascal Gouilly : « Alors ça ne me dérange absolument pas. Par contre ce qui me dérange un peu, c’est le terme ‘clapping’ qui n’est plus utilisé depuis 1994, conférence de consensus. Mais c’est vrai qu’on utilise toujours ce mot-là.
L’asthme traité actuellement avec, entre autres, les corticoïdes et autres n’est plus une pathologie sécrétante. Elle l’a été dans les années 50-60 très clairement. Par contre, il y a un tas d’autres pathologies sécrétantes : il y a la bronchopneumopathie chronique obstructive, les dilatations des bronches, la mucoviscidose – même si maintenant il y a un traitement absolument remarquable qui permet quasiment d’éviter l’issue fatale chez nos patients mucoviscidosiques-…
Les techniques de drainage bronchique pour l’asthmatique
Pascal Gouilly : La kiné respiratoire aide les patients à améliorer leur drainage bronchique, ce qui peut consister à amener les sécrétions bronchiques au carrefour aérodigestif pour les avaler. Le but est qu’elles ne restent pas dans l’appareil respiratoire.
Voilà, donc pas de problème, ça fait partie de notre arsenal thérapeutique avec des techniques manuelles et des techniques instrumentales. Mais c’est clair que ce n’est pas l’essentiel de ce qu’on fait. Et maintenant, un mot très à la mode qu’on utilise depuis la COVID, c’est la notion de niveau de preuve. Il faut savoir que beaucoup de techniques qu’on utilisait, comme le clapping, sont concernées. Pourquoi on ne l’utilise plus depuis 94 ? Parce que le clapping ne sert strictement à rien. Donc ce n’est pas la peine de l’utiliser.
Les techniques efficaces pour dégager les bronches -ELTGOL
Par contre, il y a des techniques, par exemple l’ELTGOL – expiration lente totale à glotte ouverte en infralatérale – qui quelque part reprend un peu nos échanges de tout à l’heure, permet d’améliorer l’évacuation des sécrétions bronchiques. Toux à glotte ouverte par exemple… les gens toussent en général à glotte fermée, sauf que ça fait mal surtout si vous toussez beaucoup. Si vous faites ce qu’on appelle une expectoration dirigée ou une toux à glotte ouverte.. vous voyez, ça change la vie ! »
Il y a la toux sécrétante, la toux sèche et inflammatoire, il y a une composante psychologique incontestable dans la toux. Récemment, nous observons une recrudescence de coqueluche, qui peut être également une toux, la toux est donc très complexe. Alors, si un exercice déclenche une toux, on va faire en sorte de ne pas le reproduire, c’est clair, à moins que ça permette de sortir les sécrétions de l’appareil respiratoire. Dans ce cas, la toux est bénéfique, mais on peut avoir le même résultat avec une expiration bien faite.
L’aspect postural et musculaire chez l’asthmatique
Muriel : Est-ce qu’au niveau postural, il y a un schéma postural particulier de l’asthmatique et un travail postural particuliers à lui proposer ? »
Le rôle du diaphragme dans la respiration de l’asthmatique
Pascal Gouilly : Le grand problème, c’est que le diaphragme, c’est l’inspirateur clé, mais il y a un tas d’inspirateurs accessoires. Et quand les gens cherchent de l’inspiration, ils vont utiliser leurs inspirateurs accessoires. Alors il y a le sternocléidomastoïdien, les scalènes, le grand pectoral, et cetera. Donc il y a toute chance d’avoir des contractures musculaires à ce niveau-là.
Il faut donc redonner au diaphragme sa fonction clé. Et donc comment optimiser ce diaphragme ? Alors là on rentre dans toute une série d’éléments parce que ce n’est pas facile de faire comprendre à un patient qu’en fait, la partie visible de l’Iceberg de la respiration diaphragmatique, c’est quand même la respiration abdominale. Il faut encore une fois éduquer et expliquer qu’en se contractant, le diaphragme descend et repousse le caisse liquidien abdominal vers l’avant. Le ventre gonfle est donc la partie visible de l’iceberg de la respiration diaphragmatique.
Imaginez une femme asthmatique qui rentre son ventre en permanence en guise de régime…nous aurons beaucoup d’éducation à faire pour lui faire admettre qu’un ventre qui gonfle améliore sa qualité de vie..
Se pencher en avant est bénéfique à l’asthmatique
Muriel : oui ce sont donc des patients qui vont beaucoup respirer « en haut » par les côtés et avoir des douleurs cervicales et d’épaules. Sont -ils souvent cyphosés?
» Oui, ils sont souvent cyphosés. Une des postures à essayer de faire lorsqu’on a une crise d’asthme, c’est ce qu’on appelait jadis – ça fait un peu rigoler – c’était la position du cocher de fiacre, c’est-à-dire se pencher légèrement vers l’avant. Parce qu’en se penchant en avant, on optimise grandement l’efficience de la coupole diaphragmatique. »
Les pranayamas comme éducation à la coordination respiratoire
Muriel : En yoga, il y a souvent cette respiration dite au carré où le temps de l’inspiration est égal au temps de l’expiration, avec une suspension entre l’inspire et l’expire. Ce qui décrit un carré : j’inspire quatre temps, suspension quatre temps, expire quatre temps, suspension expiratoire quatre temps. Est-ce pertinent pour l’asthmatique?
Pascal Gouilly : En fait, un des éléments clés – votre question est géniale en tant que conclusion – il est quand même beaucoup plus facile d’expirer que d’inspirer, même si l’asthmatique en crise vous dira exactement l’inverse. Il a raison ! Mais vous comme moi, la minute présente, c’est beaucoup plus facile d’expirer. Vous pouvez faire 15-20 secondes d’expiration sans effort, alors qu’inspiration, ça va être difficile de dépasser 5-6 secondes. Mais il faut donner les moyens d’apprentissage à la personne et cette respiration au carré, peut être un moyen de travailler sa coordination respiratoire.
Il y a une trentaine d’années, lors d’un congrès, on avait invité une yogini. Elle s’est mise à faire respirer toute une salle de professionnels et elle m’a scotché. Déjà parce que ce que je vous disais tout à l’heure du nez avec les odeurs, je me suis dit : « Bah bien sûr, pourquoi on ne dit pas ça à nos patients plutôt que de leur apprendre des trucs très mécaniques, très basiques ? ». Et le fait d’utiliser sa respiration, qui est essentielle, qu’on a toujours sur soi, qui ne coûte rien et qui peut apporter tellement de détente !
Il y a des travaux scientifiques très sérieux qui montrent qu’en utilisant et en optimisant l’utilisation du diaphragme, on diminue ou augment certains paramètres chimiques du corps. Ce n’est pas une vue de l’esprit que de dire que la respiration permet de détendre les gens.

Dernières recommandations
Muriel : Bah écoutez, merci infiniment. Je crois que c’était très clair pour notre audience, très inspirant. Et puis on rappelle ce conseil de base vraiment : ces exercices-là ne remplacent en aucun cas un suivi consciencieux médicalisé parce que l’asthme est une maladie chronique, donc il faut apprendre à vivre avec et ne pas espérer s’en débarrasser avec quelques exercices respiratoires. »
Pascal Gouilly : Tout à fait ! »
Alors dites nous en commentaire : avez-vous un Peak Flow? l’utilisez-vous? avez-vous fait de la kiné respiratoire?
Muriel